Saturs
- Apraksts
- Kāpēc procedūra tiek veikta
- Riski
- Pēc procedūras
- Outlook (prognoze)
- Alternatīvie vārdi
- Atsauces
- Pārskatīšanas datums 1/14/2018
In vitro apaugļošana (IVF) ir sievietes olas un cilvēka spermas savienošana laboratorijas traukā. In vitro ir ārpus ķermeņa. Mēslošana nozīmē, ka spermas ir pievienojušās olai.
Apraksts
Parasti olu un spermu apaugļo sievietes ķermenī. Ja apaugļotā ola pievienojas dzemdes oderei un turpina augt, bērns piedzimst apmēram 9 mēnešus vēlāk. Šo procesu sauc par dabisku vai neatbalstītu koncepciju.
IVF ir mākslīgās reproduktīvās tehnoloģijas (ART) forma. Tas nozīmē, ka, lai palīdzētu grūtniecei, tiek izmantotas īpašas medicīnas metodes. Visbiežāk tas tiek mēģināts, ja nav izdevies izmantot citas, lētākas auglības metodes.
IVF ir pieci galvenie soļi:
1. solis: stimulēšana, saukta arī par super ovulāciju
- Medikamenti, ko sauc par auglības zālēm, tiek doti sievietei, lai palielinātu olu ražošanu.
- Parasti sieviete ražo vienu olu mēnesī. Auglības zāles norāda olnīcām, lai tās ražotu vairākas olas.
- Šī posma laikā sievietei būs regulāras transvaginālas ultraskaņas, lai pārbaudītu olnīcas un asins analīzes, lai pārbaudītu hormonu līmeni.
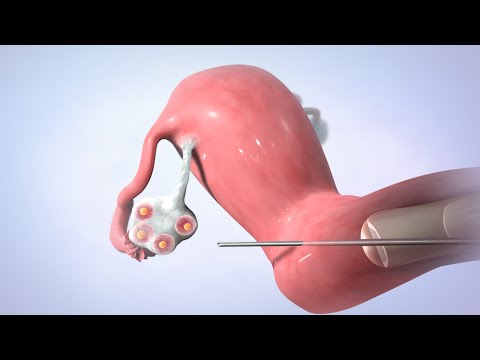
2. solis: olu atgūšana
- Lai noņemtu olas no sievietes ķermeņa, tiek veikta neliela operācija, ko sauc par folikulu aspirāciju.
- Ķirurģija lielākoties tiek veikta kā ambulatorā procedūra ārsta kabinetā. Sievietei tiks dotas zāles, tāpēc viņa procedūras laikā nejūt sāpes. Izmantojot ultraskaņas attēlus kā ceļvedi, veselības aprūpes sniedzējs ievieto plānu adatu caur maksts un olnīcās un maisiņos (folikulos), kas satur olas. Adata ir savienota ar iesūkšanas ierīci, kas no katras folikula izņem olas un šķidrumu pa vienam.
- Procedūra tiek atkārtota otrai olnīcai. Pēc procedūras var būt krampji, bet dienas laikā tas izzudīs.
- Retos gadījumos var būt nepieciešama iegurņa laparoskopija, lai noņemtu olas. Ja sieviete nespēj vai nevar ražot olas, var izmantot ziedotās olas.
3. solis: apsēklošana un mēslošana
- Cilvēka spermas tiek novietotas kopā ar labākās kvalitātes olām. Spermas un olas sajaukšanu sauc par apsēklošanu.
- Tad olas un spermu uzglabā videi kontrolētā kamerā. Sperma visbiežāk nonāk (apaugļo) olu dažas stundas pēc apsēklošanas.
- Ja ārsts uzskata, ka mēslošanas iespēja ir zema, spermu var tieši injicēt olā. To sauc par intracitoplazmas spermas injekciju (ICSI).
- Daudzas auglības programmas parasti veic ICSI uz dažām olām, pat ja tās šķiet normālas.

Skatieties šo videoklipu par: Intracytoplasmic spermas injekciju
4. solis: embriju kultūra
- Kad apaugļotā ola sadala, tā kļūst par embriju. Laboratorijas darbinieki regulāri pārbaudīs embriju, lai pārliecinātos, ka tas pienācīgi aug. Aptuveni 5 dienu laikā normālam embrijam ir vairākas šūnas, kas aktīvi dalās.
- Pāri, kuriem ir liels risks ģenētiskā (iedzimta) traucējuma nodošanai bērnam, var apsvērt ģenētisko diagnozi pirms implantācijas (PGD). Procedūra tiek veikta 3 līdz 4 dienas pēc mēslošanas. Laboratorijas zinātnieki izņem vienu šūnu no katra embrija un pārbauda materiālus specifiskiem ģenētiskiem traucējumiem.
- Saskaņā ar Amerikas Reproduktīvās medicīnas biedrību PGD var palīdzēt vecākiem izlemt, kurus embrijus implantēt. Tas samazina iespēju nodot traucējumu bērnam. Šī tehnika ir pretrunīga un netiek piedāvāta visos centros.
5. solis. Embriju pārnešana
- Embriji tiek ievietoti sievietes dzemdē 3–5 dienas pēc olu atgūšanas un mēslošanas.
- Procedūra tiek veikta ārsta kabinetā, kamēr sieviete ir nomodā. Ārsts caur dzemdes kakliņu un dzemdē ievieto tievu cauruli (katetru), kas satur embrijus sievietes maksts. Ja embrijs iestājas pie (implantiem) dzemdes gļotādē un aug, grūtniecības rezultāti.
- Tajā pašā laikā dzemdē var ievietot vairāk nekā vienu embriju, kas var novest pie dvīņiem, tripletiem vai vairāk. Precīzs nodoto embriju skaits ir sarežģīts jautājums, kas ir atkarīgs no daudziem faktoriem, īpaši sievietes vecuma.
- Neizmantotos embrijus var iesaldēt un implantēt vai ziedot vēlāk.
Kāpēc procedūra tiek veikta
IVF tiek darīts, lai palīdzētu sievietei kļūt grūtniecei. To lieto daudzu neauglības cēloņu ārstēšanai, tostarp:
- Sievietes vecums (uzlabots mātes vecums)
- Bojātas vai bloķētas Fallopian caurules (var būt iegurņa iekaisuma slimība vai iepriekšēja reproduktīvā ķirurģija).
- Endometrioze
- Vīriešu faktora neauglība, ieskaitot spermatozoīdu skaita samazināšanos un bloķēšanu
- Neapšaubāma neauglība
Riski
IVF ietver lielu fizisko un emocionālo enerģiju, laiku un naudu. Daudzi pāri, kas nodarbojas ar neauglību, cieš no stresa un depresijas.
Sievietei, kas lieto auglības zāles, var būt vēdera uzpūšanās, sāpes vēderā, garastāvokļa svārstības, galvassāpes un citas blakusparādības. Daudzas IVF zāles jāievada injekcijas veidā, bieži vairākas reizes dienā. Atkārtotas injekcijas var izraisīt zilumus.
Retos gadījumos auglības zāles var izraisīt olnīcu hiperstimulācijas sindromu (OHSS). Šis stāvoklis izraisa šķidruma uzkrāšanos vēderā un krūtīs. Simptomi ir sāpes vēderā, vēdera uzpūšanās, strauja ķermeņa masas palielināšanās (10 mārciņas vai 4,5 kilogrami 3 līdz 5 dienu laikā), samazināts urinācija, neskatoties uz daudz šķidrumu, sliktu dūšu, vemšanu un elpas trūkumu. Vieglas lietas var ārstēt ar gultas atpūtu. Smagāki gadījumi prasa šķidruma novadīšanu ar adatu un, iespējams, hospitalizāciju.
Medicīniskie pētījumi līdz šim ir pierādījuši, ka medikamenti nav saistīti ar olnīcu vēzi.
Olu atgūšanas riski ietver reakcijas uz anestēziju, asiņošanu, infekciju un bojājumiem struktūrām, kas saistītas ar olnīcām, tostarp zarnu un urīnpūšļa.
Pastāv vairāku grūtniecību risks, kad dzemdē ievieto vairāk nekā vienu embriju. Vairāk nekā viena bērna pārvadāšana vienlaikus palielina priekšlaicīgas dzemdības risku un zemu dzimšanas svaru. (Tomēr pat viens bērns, kas dzimis pēc IVF, ir augstāks priekšlaicīgas dzemdību un mazas dzimšanas svara risks.)
Nav skaidrs, vai IVF palielina iedzimtus defektus.
IVF ir ļoti dārga. Dažām valstīm, bet ne visām valstīm ir likumi, kas saka, ka veselības apdrošināšanas sabiedrībām jāsniedz sava veida segums. Bet daudzi apdrošināšanas plāni neaptver neauglības ārstēšanu. Maksa par vienu IVF ciklu ietver izmaksas par zālēm, ķirurģiju, anestēziju, ultraskaņas, asins analīzes, olu un spermas apstrādi, embriju uzglabāšanu un embriju pārnešanu. Precīzs viena IVF cikla kopējais lielums ir atšķirīgs, taču tas var izmaksāt vairāk nekā $ 12 000 līdz $ 17,000.
Pēc procedūras
Pēc embrija pārnešanas sievietei var likt atpūsties atlikušajā dienas laikā. Pilnīga gultas atpūta nav nepieciešama, ja vien nav paaugstināts OHSS risks. Lielākā daļa sieviešu nākamajā dienā atgriežas normālā darbībā.
Sievietēm, kuras iziet IVF, 8 līdz 10 nedēļas pēc embriju pārnešanas ir jālieto progesterona hormoni katru dienu vai tabletes. Progesterons ir hormons, ko dabiski veido olnīcas, kas sagatavo dzemdes gļotādu tā, lai embrijs varētu piestiprināties. Progesterons arī palīdz implantētam embrijam augt un kļūt par dzemdē. Sieviete var turpināt lietot progesteronu 8 līdz 12 nedēļas pēc grūtniecības iestāšanās. Pārāk maz progesterona grūtniecības sākumā var izraisīt aborts.
Apmēram 12 līdz 14 dienas pēc embrija pārnešanas sieviete atgriezīsies klīnikā, lai varētu veikt grūtniecības testu.
Nekavējoties sazinieties ar pakalpojumu sniedzēju, ja jums ir IVF, un jums ir:
- Drudzis virs 100,5 ° F (38 ° C)
- Iegurņa sāpes
- Smaga asiņošana no maksts
- Asinis urīnā
Outlook (prognoze)
Statistika atšķiras no vienas klīnikas uz citu, un tā ir rūpīgi jāpārbauda.
- Grūtniecības rādītāji atspoguļo sieviešu skaitu, kas iestājās grūtniecības laikā pēc IVF. Bet ne visas grūtniecības rada dzīvu dzimšanu.
- Dzīvi dzimstības rādītāji atspoguļo to sieviešu skaitu, kuras dzemdē dzīvo bērnu.
Saskaņā ar Asistēto reproduktīvo tehnoloģiju biedrību (SART), aptuvena iespēja dzemdēt dzīvu bērnu pēc IVF ir šāda:
- 41% līdz 43% sievietēm līdz 35 gadu vecumam
- 33% līdz 36% sievietēm vecumā no 35 līdz 37 gadiem
- 23% līdz 27% sievietēm vecumā no 38 līdz 40 gadiem
- 13% līdz 18% sievietēm vecumā no 41 gadiem
Alternatīvie vārdi
IVF; Palīdzība reproduktīvajai tehnoloģijai; ART; Izmēģinājuma caurules procedūra; Neauglība - in vitro
Atsauces
Broekmans FJ, Fauser BCJM. Sieviešu neauglība: novērtēšana un vadība. In: Jameson JL, De Groot LJ, de Kretser DM, et al., Eds. Endokrinoloģija: pieaugušie un bērni. 7. izdev. Philadelphia, PA: Elsevier Saunders; 2016. gads: 132. nodaļa.
Choi J, Lobo RA. In vitro apaugļošana. In: Lobo RA, Gershenson DM, Lentz GM, Valea FA, red. Visaptveroša ginekoloģija. 7. izdev. Philadelphia, PA: Elsevier; 2017: 43. nodaļa.
Amerikas Reproduktīvās medicīnas biedrības prakses komiteja; Palīdzības reproduktīvās tehnoloģijas biedrības prakses komiteja. Norādījumi par embriju skaita ierobežojumiem, kas jāpārceļ: komitejas atzinums. Fertil Steril. 2017. 107 (4): 901-903. PMID: 28292618 www.ncbi.nlm.nih.gov/pubmed/28292618.
Rebar RW, Catherino WH. Reproduktīvā endokrinoloģija un neauglība. In: Goldman L, Schafer AI, red. Goldman-Cecil medicīna. 25. izdev. Philadelphia, PA: Elsevier Saunders; 2016. gads: 236. nodaļa.
Pārskatīšanas datums 1/14/2018
Atjauninājis: Džons D. Jacobsons, MD, Loma Linda Universitātes Medicīnas skolas, dzemdību un ginekoloģijas profesors, Loma Linda Auglības centrs, Loma Linda, CA. Pārskatīja arī David Zieve, MD, MHA, medicīnas direktors, Brenda Conaway, redakcijas direktors un A.D.A.M. Redakcijas komanda.