Saturs
- Kas ir plakanšūnu karcinoma?
- Riska faktori
- Plakanšūnu karcinomas izskats
- Diagnoze
- Ārstēšana
- Profilakse
Kas ir plakanšūnu karcinoma?
Plakanšūnu karcinoma rodas ādas ārējā slānī, epidermā, izraisot mutācijas šūnās, ko sauc par keratinocītiem. UVB starojums ir svarīgs šī ādas vēža indukcijai, kas bojā DNS un tā remonta sistēmu, izraisot arī mutācijas audzēju nomācošos gēnos. Šīs mutācijas šūnas izplatās virspusēji un izraisa ādas izskata maiņu. Kad mutācijas šūnas iekļūst dermā, palielinās metastāžu risks.
Riska faktori
Daži izplatīti plakanšūnu karcinomas riska faktori ir:
- Hroniska saules iedarbība galvenokārt uz UVB starojumu, bet arī UVA
- Pirmsdzemdību stāvoklis, ko sauc par aktīnisko keratozi vai saules keratozi
- Nomākta imūnsistēma
- HIV slimība
- Jonizējošais starojums, ko 1940. gados izmantoja pūtītēm
- Gaiša āda
- Tabakas lietošana
Daži reti plakanšūnu karcinomas riska faktori ir:
- Arsēna iedarbība
- Darvas, kvēpu vai slānekļa ciklisko aromātisko ogļūdeņražu iedarbība
- Rētas vai iepriekš bojāta āda, īpaši radiācijas bojājumi
- Inficēšanās ar cilvēka 6., 11., 16. un 18. tipa papilomas vīrusu
- Reta ģenētiska slimība, ko sauc par xeroderma pigmentosa
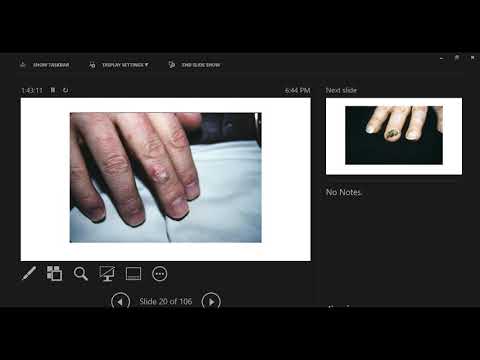
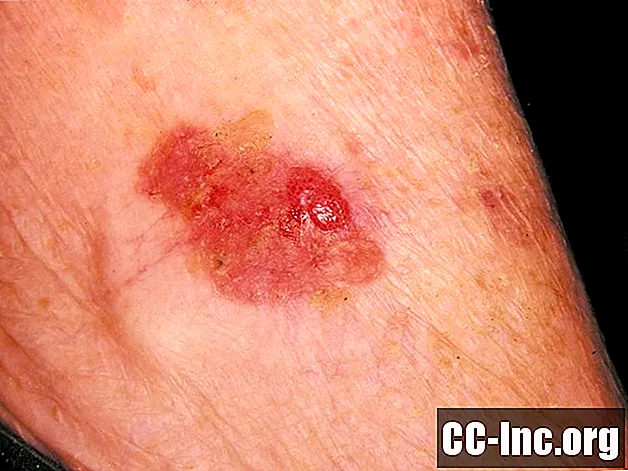
Plakanšūnu karcinomas izskats
Plakanšūnu karcinomas izraisītās ādas izmaiņas visbiežāk izskatās kā kraupis. Uz sarkanas, iekaisušas pamatnes var būt bieza, pielipusi skala. Parasti kreveles ievērojami sadzīs 2 nedēļu laikā. Tomēr plakanšūnu karcinoma nedzīst un var periodiski asiņot. Izplatoties dermā, šis ādas vēzis var parādīties kā čūla ar cietām, paceltām malām. Visbiežāk plakanšūnu karcinoma ir atrodama saules iedarbības vietās, piemēram, rokas aizmugurē, galvas ādā, lūpā un auss augšdaļā.
Šajā fotoattēlā ir saturs, kas dažiem cilvēkiem var šķist grafisks vai satraucošs.
Diagnoze
Vienīgais veids, kā diagnosticēt plakanšūnu karcinomu, ir biopsija ar aizdomīga izskata bojājumiem. Ieteicamo biopsijas veidu sauc par skūšanās biopsiju, kurā bojājums tiek noskalots ar elastīgu skuvekli. Atkarībā no bojājuma pakāpes, cita biopsijas iespēja ir bojājuma izgriešana. Noderīgu informāciju, piemēram, vai pilnīgs audzējs tika noņemts, un audzēja dziļumu var iegūt tikai ar biopsiju.
Ārstēšana
Šī ādas vēža ārstēšanas iespējas ir atkarīgas no informācijas, kas iegūta no biopsijas.
Elektrodekācija un kiretāža - šī procedūra ietver ādas vēža iznīcināšanu ar elektrokauterēšanas ierīci, pēc tam ar kuretu nokasot zonu. Daudzas reizes slimos audus var atšķirt no parastajiem audiem pēc struktūras, kas jūtama skrāpēšanas laikā. Šis process tiek atkārtots vairākas reizes, lai nodrošinātu pilnīgu ādas vēža noņemšanu. Šī procedūra ir noderīga maziem audzējiem, kuru diametrs ir 1 cm vai mazāks uz kakla, stumbra, rokām vai kājām. Tomēr tas mēdz atstāt rētu.
Vienkārša izgriešana - šī procedūra ietver ādas vēža ķirurģisku izgriešanu, ieskaitot normālas ādas robežu. Ja audzējs ir 2 cm vai mazāks, pietiek ar 4 mm rezervi; audzējiem, kas lielāki par 2 cm, labākā starpība ir 6 mm. Šīs ārstēšanas priekšrocība ir tā, ka tā ir ātra un lēta. Tomēr atšķirība starp normāliem un vēža audiem ir jāizvērtē ar neapbruņotu aci.
Mosa mikrogrāfiskā ķirurģija - šī procedūra jāveic pieredzējušam Moša ķirurgam. Tas ietver ādas vēža izgriešanu un tūlītēju audu pārbaudi mikroskopā, lai noteiktu piemales. Ja paliek kāds atlikušais ādas vēzis, to var uzreiz kartēt un izgriezt. Izgriešanas un robežu pārbaudes procesu var nākties atkārtot vairākas reizes. Šīs metodes priekšrocība ir tā, ka tā parasti ir galīga un ir ziņots, ka tās recidīvu biežums ir mazāks nekā citām ārstēšanas iespējām. Trūkums ir saistītais laiks un izdevumi.
Radiācijas terapija - šī procedūra ietver staru terapijas kursu audzēja zonā. Tomēr šobrīd nav pietiekamu pierādījumu tam, ka radiācija pēc operācijas uzlabo plakanšūnu karcinomas atkārtošanās ātrumu. Tam var būt arī ilglaicīga rētu, čūlu un ādas retināšanas ietekme.
Ķīmijterapija - izmantotais ķīmijterapijas veids ir 13-cis-retīnskābe un interferons-2A. Ķīmijterapiju lieto plakanšūnu karcinomas progresēšanas stadijās.
Krioterapija - šī procedūra ietver audu iznīcināšanu, sasaldējot tos ar šķidru slāpekli. Tas var būt efektīvs mazu, labi definētu virspusēju ādas vēža gadījumā. To efektīvi lieto arī aktiiniskās keratozes - pirmsdzemdību stāvokļa - ārstēšanai. Šī procedūra ir lēta un efektīva laikā, taču to var izmantot tikai retos gadījumos.
Profilakse
Izvairieties no saules staru UVB starojuma - izvairieties no pusdienlaika, lietojiet aizsargapģērbu un lietojiet sauļošanās līdzekli ar SPF vismaz 15. Tas ir īpaši svarīgi bērniem.
Izvairieties no tabakas izstrādājumiem - tas attiecas arī uz cigāriem, cigaretēm, košļājamo tabaku un šņaucamo tabaku. Tā kā šie produkti palielina plakanšūnu karcinomas risku uz lūpām un mutes, to lietošana ir jāsamazina vai vispār jāpārtrauc.
Izvairieties no policikliskiem ogļūdeņražiem - darba vietas, kurām nepieciešama saskare ar šiem savienojumiem, ir ļoti regulētas. Strādājot ar šiem savienojumiem, vienmēr izmantojiet aizsargierīces.
Pārbaudiet aizdomīgus bojājumus - ja jums ir jautājums, pārbaudiet to. Pirmsdzemdību bojājumu ārstēšana novērš to pārveidošanos par potenciāli metastātisku ādas vēzi.