
Saturs
- Muskuļu sasprindzinājums
- Apakšstilba šinas
- Tendinīts
- Muskuļu krampji
- Stresa lūzums
- Dziļo vēnu tromboze (DVT)
- Hroniska vēnu nepietiekamība
- Perifēro artēriju slimība (PAD)
- Jostas-krustu daļas radikulopātija
Šeit ir apkopojums par visbiežāk sastopamajiem apakšstilba sāpju stāvokļiem, sākot no muskuļiem un kauliem līdz asinsvadu un nervu problēmām.
Atcerieties: Vislabāk nav pašdiagnosticēt, it īpaši, ja sāpes kājās ir smagas, pēkšņas, kopā ar pietūkumu vai ja jums ir veselības stāvoklis, piemēram, diabēts vai asinsrites problēma.
Lai iegūtu pareizu diagnozi, apmeklējiet veselības aprūpes sniedzēju, lai jūs varētu ātri ārstēties un atgriezties pie labas pašsajūtas.
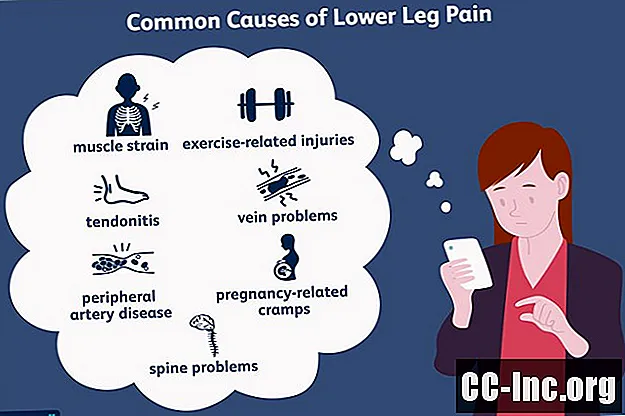
Muskuļu sasprindzinājums
Celms ir bieži sastopams sāpju cēlonis kājās un rodas no muskuļa pārmērīgas izstiepšanās, kas dažkārt noved pie asarām. Teļa gastrocnemius muskuļi ir izplatīta celmu un asaru zona.
Simptomi
Kaut arī muskuļu sasprindzinājums parasti izraisa vieglu sāpīgumu, jums var rasties arī krampji vai asa, asarojoša sajūta, īpaši, ja slodze ir pēkšņa un / vai smaga. Papildus sāpēm skartajā muskulī var rasties arī pietūkums un zilumi.
Cēloņi
Muskuļu sasprindzinājums var rasties pēkšņas traumas, piemēram, muskuļa kritiena vai trieciena rezultātā. Pārmērīgas apakšstilba traumas var izraisīt arī muskuļu sasprindzinājumu. Precīzāk, pēkšņa virziena maiņa, piemēram, spēlējot tenisu vai basketbolu, var izraisīt teļa muskuļu sasprindzinājumu.
Diagnoze
Kaut arī slimības vēsture un fiziskā pārbaude parasti ir pietiekama, lai diagnosticētu muskuļu sasprindzinājumu apakšstilbā, ārsts var pasūtīt rentgenstaru, lai izslēgtu vienlaicīgu kaulu lūzumu.
Ārstēšana
R.I.C.E protokols ir ieteicams muskuļu sasprindzinājuma ārstēšanai. Tas ietver muskuļa atpūtu, ledus uzlikšanu sāpīgajā zonā vairākas reizes dienā, muskuļa saspiešanu ar elastīgu saiti un apakšstilba pacelšanu virs sirds (lai mazinātu pietūkumu).
Turklāt ārsts var arī ieteikt lietot nesteroīdos pretiekaisuma līdzekļus (NPL), lai nomierinātu akūtu iekaisumu. Fizikālā terapija var palīdzēt cilvēkam atgriezties vingrojumu režīmā pēc muskuļu sasprindzinājuma.
Mediālā Gastrocnemius celma pārskats un ārstēšanaApakšstilba šinas
Apakšstilba šinas, kas pazīstamas arī kā mediālas stilba kaula stresa sindroms, attiecas uz muskuļu, cīpslu un citu audu iekaisumu, kas ap jūsu apakšstilbu (stilba kaulu).
Simptomi
Apakšstilba spieķu sāpes var būt asas vai blāvas, un tās ir jūtamas gar stilba kaula iekšējo (mediālo) un aizmugurējo (aizmugurējo) daļu, kur teļa muskuļi piestiprinās pie kaula. Parasti sāpes ir jūtamas fizisko aktivitāšu laikā un pēc tām.
Cēloņi
Apakšstilba saites ir izplatīta ar fizisku slodzi saistīta trauma, kas bieži ietekmē skrējējus un tos, kas nodarbojas ar sprinta vai lēciena sportu. Turklāt apakšstilba šinas var saasināt vai izraisīt kāju apstākļi, piemēram, pārpronācija vai kājas ar augstu izliekumu. Nepareizi vai nolietoti apavi var arī palielināt jūsu izredzes attīstīt apakšstilba šinas.
Diagnoze
Slimības vēsture un fiziskā pārbaude ir pietiekama, lai diagnosticētu apakšstilba šinas. Tomēr ārsts var pasūtīt attēlveidošanas testus, lai izslēgtu atdarinošus apstākļus, piemēram, stilba kaula stresa lūzumu, cīpslu iekaisumu (skatīt zemāk) vai retāk hronisku piepūles nodalījuma sindromu.
Ārstēšana
Kaut arī apakšstilba šinas var būt diezgan nepatīkamas, labā ziņa ir tā, ka to ārstēšanai var izmantot vienkāršus pasākumus.
Šie pasākumi ietver:
- Pārtraucot darbību, kas noveda pie apakšstilba saitēm (bieži nedēļām ilgi). Mēģiniet aizstāt aktivitāti ar maigāku vingrinājumu, piemēram, peldēšanu.
- Apgriežot vietu 20 minūtes vairākas reizes dienā. Noteikti ievietojiet ledu dvielī vai izmantojiet aukstu paku, lai uz jūsu ādas nebūtu tieša kontakta ar ledu.
- Vietas saspiešana ar elastīgu saiti. Tas ir īpaši noderīgi, ja ir pietūkums.
- Apakšstilba muskuļu stiepšana. Tas palīdzēs nomierināt jūsu apakšstilba šinas.
Turklāt, lai mazinātu sāpes un mazinātu iekaisumu, ārsts var ieteikt tādas zāles kā NPL.
Padomi, kā izvairīties un ārstēt apakšstilba šinasTendinīts
Tendonīts ir izplatīts sporta pārmērīgas traumas, taču tas var piemeklēt ikvienu, neatkarīgi no aktivitātes līmeņa. Tendinīts ir cīpslu ieskaujošs iekaisums, kas ir spēcīga, auklai līdzīga struktūra, kas noenkuro muskuļus līdz kauliem.
Biežākie tendinīta veidi, kas izraisītu sāpes apakšstilbā ap potītes zonu, ir Ahileja tendinīts un stilba kaula aizmugurējais tendinīts.
Simptomi
Tendinīts izraisa sāpes, kas palielinās ar skartās cīpslas aktivitāti vai stiepšanos. Citas pazīmes un simptomi var būt pietūkums, kas dienas gaitā pasliktinās ar aktivitāti, cīpslas sabiezējums un rīta stīvums.
Pēkšņas sāpes un / vai "pop" jūsu teļa vai papēža aizmugurē norāda uz iespējamu Ahileja cīpslas plīsumu vai plīsumu. Šajā gadījumā noteikti nekavējoties meklējiet medicīnisko palīdzību.
Cēloņi
Traumas, piemēram, kritiena vai pēkšņas fiziskās aktivitātes intensitātes vai biežuma palielināšanās, var izraisīt sīkas asaras šķiedrās, kas veido cīpslu. Šīs sīkās asaras izraisa pietūkumu un kairinājumu.
Konkrētāk, papildus traumām un pārmērīgai lietošanai vai atkārtotām kustībām citi faktori, kas palielina jūsu izredzes saslimt ar Ahileja cīpslu, ietver:
- Pēdu struktūras anomālijas, piemēram, plakanas pēdas vai augsti loki
- Stingri teļu muskuļi
- Kāju garuma neatbilstība
- Nepareizu vai nolietotu apavu valkāšana
- Apmācība aukstā laikā
Diagnoze
Tendinīta diagnostika parasti ietver anamnēzi un fizisko pārbaudi. Attēlveidošanas testus, piemēram, magnētiskās rezonanses attēlveidošanu (MRI), var pasūtīt, lai apstiprinātu tendinīta diagnozi un / vai piekļūtu cīpslas plīsuma smagumam.
Ārstēšana
R.I.C.E. Šim stāvoklim ieteicams arī protokols (atpūta, ledus, saspiešana un pacēlums). Bieži vien noder arī pretiekaisuma līdzekļi, fizikālā terapija un / vai ortotiskie līdzekļi.
Muskuļu krampji
Muskuļu krampji ir muskuļa saraušanās, kas notiek pēkšņi un ir ārpus jūsu kontroles. Teļa muskulis ir izplatīta vieta, kur rodas krampji (to bieži dēvē par "čārlija zirgu").
Simptomi
Muskuļu krampji var būt viegli un justies kā niecīgi raustīti, vai arī būt smagi un intensīvi asi vai duroši. Paturiet prātā, lai gan muskuļu krampji apakšstilbā var ilgt no dažām sekundēm līdz vairākām minūtēm, muskuļu sāpīgums var turpināties vairākas dienas.
Cēloņi
Nav pilnīgi skaidrs, kāpēc attīstās muskuļu krampji, lai gan ekspertiem ir aizdomas, ka saspringtie un nogurušie muskuļi noved pie novirzēm procesos, kas parasti kontrolē muskuļu kontrakciju.
Papildu faktori, kas var palielināt muskuļu krampju rašanās risku, ir šādi:
- Dehidratācija
- Elektrolītu samazināšanās
- Vingrošana lielā karstumā
Pastāv arī vairāki apstākļi, kas var izraisīt apakšstilba muskuļu krampjus, tostarp diabēts, vairogdziedzera vai aknu slimības, fibromialģija un nervu vai asinsvadu traucējumi. Grūtniecība ir vēl viens bieži sastopams muskuļu krampju cēlonis apakšstilbā.
Visbeidzot, daži medikamenti, piemēram, statīni (holesterīna līmeni pazeminoši medikamenti), var izraisīt muskuļu krampjus.
Diagnoze
Medicīniskā vēsture un fiziskā pārbaude, kas var atklāt maigu muskuļu vai taustāmu mezglu, parasti ir pietiekama, lai diagnosticētu muskuļu krampjus. Tomēr, ja ir aizdomas, ka pamatā ir krampju iespējamais vaininieks, ārsts var pasūtīt dažādus asins un / vai attēlveidošanas testus.
Ārstēšana
Kāju krampju ārstēšana bieži ietver maigu izstiepšanos un masāžu, mitrināšanu un karstumu. Dažreiz ieteicams lietot perorāli magniju un / vai kalciju. Jebkura pamata stāvokļa ārstēšana ir arī atslēga, lai atvieglotu muskuļu krampjus.
Stresa lūzums
Stresa lūzums, kas attiecas uz nelielu kaula lūzumu, ir bieži sastopams apakšstilbā.
Simptomi
Stresa lūzuma raksturīgais simptoms ir lokālas asas sāpes ar aktivitāti, kas mazinās ar atpūtu.
Cēloņi
Stresa lūzumi ir pārmērīgas traumas. Būtībā muskuļi, kas ap kaulu, kļūst tik nogurdināti no pārmērīgas lietošanas, ka galu galā pārnes stresu uz kaulu, kas noved pie neliela pārtraukuma.
Apakšstilba spriedzes lūzumi visbiežāk tiek novēroti tādos sporta veidos, kas rada atkārtotu stresu uz kājas, piemēram, skriešanas un lekt sporta veidos (piemēram, vingrošana, basketbols un teniss).
Diagnoze
Lai diagnosticētu stresa lūzumu apakšstilbā, parasti pietiek ar rentgena staru. Dažreiz lūzumu tomēr nevar labi vizualizēt uz rentgena starojuma vai tas vairākas reizes netiks parādīts. Šādos gadījumos ārsts var pasūtīt datortomogrāfiju (CT) vai MRI.
Ārstēšana
Galvenā stresa lūzumu ārstēšana ir atpūta, parasti sešas līdz astoņas nedēļas. Turklāt, lai kontrolētu stresa lūzuma akūtās sāpes, tiek izmantots ledus un medikamenti, piemēram, Tylenol (acetaminofēns) vai zemas iedarbības opioīdi, piemēram, Norco (hidrokodons / paracetamols).
Dziļo vēnu tromboze (DVT)
Nopietns un potenciāli dzīvībai bīstams sāpju cēlonis kājās ir pazīstams kā dziļo vēnu tromboze (DVT) - trombs kāju vēnā, kas var atdalīties un nokļūt plaušās.
Simptomi
Papildus krampjveida teļa sāpēm, citi DVT simptomi apakšstilbā ir arī teļa pietūkums, siltums un / vai apsārtums.
Cēloņi
Dziļo vēnu asins receklis (saukts par trombu) var rasties vēnas sienas traumas, piemēram, traumas vai operācijas rezultātā, vai veselības stāvokļa dēļ, kas palielina asins recēšanas iespējamību, piemēram, vēzi vai grūtniecību. .
Mazkustīgums, ilgstoša hospitalizācija un aptaukošanās, kas visi pasliktina venozo asiņu pareizu plūsmu, palielina arī personas risku saslimt ar DVT.
Diagnoze
Papildus rūpīgai slimības vēsturei un fiziskai pārbaudei ārsts var apstiprināt DVT diagnozi ar ultraskaņu.
Ārstēšana
DVT ārstēšana ietver antikoagulanta (asins retināšanas zāļu) lietošanu, lai novērstu pašreizējā tromba palielināšanos vai jaunu trombu veidošanos.
Hroniska vēnu nepietiekamība
Kāju vēnas ir trauki, kas asinis atgriežas sirdī, izmantojot vārstus, kas palīdz virzīt asins plūsmu un kontrolēt spiedienu. Tomēr, ja vārsti nedarbojas pareizi, asinis var ieplūst vēnās atpakaļ un savākties kājās. Laika gaitā šī asiņu savākšana var izraisīt paaugstinātu venozo spiedienu - stāvokli, ko sauc par hronisku vēnu mazspēju.
Simptomi
Dažas hroniskas vēnu mazspējas pazīmes un simptomi ir:
- Sāpošas vai krampjveida kājas sāpes
- Apakšstilba un potītes pietūkums
- Ādas nieze, sausa un / vai tanisa krāsa
- Slikti sadzijušu brūču klātbūtne (ko sauc par vēnu čūlām), it īpaši gar iekšējo potīti
- Varikozu vēnu klātbūtne
Cēloņi
Jebkurš faktors vai veselības stāvoklis, kas palielina spiedienu vēnās (pietiekami, lai sabojātu vārstus un pasliktinātu asins plūsmu), var izraisīt hronisku vēnu mazspēju. Piemēram, ilgstoša stāvēšana, aptaukošanās un grūtniecība var radīt papildu svaru un spiedienu uz kāju vēnām, galu galā izraisot vārstuļa bojājumus.
Kāju trauma vai trombs vēnā anamnēzē, kas var bloķēt asinsriti un sabojāt vārstus, var izraisīt arī hronisku vēnu mazspēju.
Diagnoze
Hroniskas vēnu nepietiekamības diagnostika ietver anamnēzi, fizisko pārbaudi un vēnu duplekso ultraskaņu.
Ārstēšana
Venozās nepietiekamības ārstēšana ir saistīta ar kāju pacelšanos un kompresijas zeķēm.
Perifēro artēriju slimība (PAD)
Ar perifēro artēriju slimību (PAD) tiek traucēta asins plūsma uz kāju, jo sašaurinās viena vai vairākas kāju artērijas.
Simptomi
PAD ir saistīts ar krampjiem līdzīgām sāpēm teļā, augšstilbā vai sēžamvietā, kas tiek aktivizēta un atvieglota ar atpūtu.
Papildus krampjveida sāpēm PAD var izraisīt vēsu un bieži bālu ekstremitāti, kurai ir paaugstināta jutība pret sāpēm. Citas perifēro artēriju slimības pazīmes ir brūces, kas nedzīst, kājas nagu izmaiņas, spīdīga āda un matu izkrišana netālu no skartās kājas zonas.
Cēloņi
Arterijas sašaurināšanās notiek tauku nogulsnēšanās rezultātā (ko sauc par aterosklerozi) artērijas sienās.
Faktori, kas palielina personas izredzes attīstīt PAD, ir:
- Cigarešu smēķēšana
- Anamnēzē augsts holesterīna līmenis, augsts asinsspiediens un / vai diabēts
- Vecāks vecums (70 gadi vai vairāk)
- Mazkustīgs dzīvesveids
- Zināma ateroskleroze citās vietās (piemēram, koronāro artēriju slimība vai miega artēriju slimība)
Diagnoze
Ja ārstam ir aizdomas par PAD, viņš vispirms veiks fizisku pārbaudi, kurā viņš pārbaudīs jūsu kājas un pārbaudīs jūsu pulsu. Lai apstiprinātu PAD diagnozi, ārsts veiks testu, ko sauc par potītes-brahiālā indeksu (ABI), kas nosaka potītes asinsspiedienu.
Attēlu testus, piemēram, ultraskaņu, var izmantot arī, lai tuvāk apskatītu kāju asinsvadus.
Ārstēšana
Ārstēšana ir daudzfaktoru un ietver dzīvesveida izmaiņas, piemēram, smēķēšanas atmešanu, ikdienas pastaigu programmas uzsākšanu un zāļu lietošanu asins šķidrināšanai, piemēram, aspirīnu vai Plavix (klopidogrelu). Tas ietver arī to, ka tiek kontrolēti jūsu medicīniskie apstākļi, piemēram, diabēts, augsts asinsspiediens un augsts holesterīna līmenis, lietojot zāles.
Smagākos gadījumos var veikt angioplastiku (kad artērijas aizsprostojums tiek atvērts, izmantojot piepūstu balonu), kam seko stentēšana (kad artērijā tiek ievietota caurule, lai tā būtu atvērta). Var apsvērt arī apvedceļa operāciju (kad transplantātu izmanto, lai novirzītu asins plūsmu no bloķētas artērijas).
Pārskats par perifēro artēriju slimībuJostas-krustu daļas radikulopātija
Jostas-krustu daļas radikulopātija (ko bieži sauc par išiasu) attiecas uz viena vai vairāku nervu saspiešanu vai kairinājumu, kas pārvietojas no mugurkaula lejasdaļas uz kāju.
Simptomi
Jostas-krustu daļas radikulopātija izraisa elektriskas vai šokam līdzīgas sāpes muguras lejasdaļā, sēžamvietā un / vai kājā. Var rasties arī nejutīgums un tirpšanas vai dedzināšanas sajūta, kā arī vājums kājā.
Cēloņi
Jostas-krustu daļas radikulopātiju var izraisīt hernijas mugurkaula disks vai saspringta muskuļa kairinājums, piemēram, novērojams ar piriformis sindromu. Mugurkaula stenoze, kur cilvēka muguras smadzenes apkārtne ir sašaurināta, var izraisīt arī nervu saspiešanu mugurkaula lejasdaļā.
Retāk infekcija vai audzējs var būt vainīgs jostas-krustu daļas radikulopātijā.
Diagnoze
Papildus medicīniskajai vēsturei un fiziskajai pārbaudei ārsts var pasūtīt attēlveidošanas testus (piemēram, MRI, datortomogrāfiju), lai apstiprinātu diagnozi vai piekļūtu radikulopātijas pamatā esošajam "kāpēc" (piemēram, hernijas disks pret mugurkaula stenozi) .
Ja attēlveidošanas testi neatklāj, ārsts var noteikt elektromiogrāfijas (EMG) un nervu vadīšanas pētījumu.
Ārstēšana
Lumbosakrālās radikulopātijas ārstēšana bieži ietver sekojošo kombināciju:
- Sāpju zāles (piemēram, NPL vai opioīdi)
- Muskuļu relaksants
- Darbības modifikācija
- Epidurālā steroīdu injekcija
- Fizioterapija
Ķirurģija parasti ir paredzēta cilvēkiem ar pastāvīgiem, invalidizējošiem simptomiem vai tiem, kam ir cauda equina sindroms - rets, bet ļoti nopietns jostas / sakrālā nerva stāvoklis, kas izraisa urīnpūšļa, zarnu un / vai seksuālas disfunkcijas.
Radikulopātijas pārskats: simptomi, cēloņi, ārstēšanaVārds no Verywell
Apakšstilba sāpēm var būt daudz dažādu iemeslu, sākot no labdabīgiem, viegliem muskuļu sasprindzinājumiem un krampjiem līdz pat nopietnākiem apstākļiem, piemēram, aizsprostotiem asinsvadiem. Galu galā, lai gan zināšanas ir spēcīgs līdzeklis, pārliecinieties, ka ārsts novērtē sāpes apakšstilbā. Jūs esat pelnījuši sākt savu atveseļošanās ceļu pēc iespējas ātrāk.