Saturs
Herpes simplex vīruss (HSV) ir izplatīts čūlainas ādas slimības cēlonis gan ar imūndeficītu, gan pret imūno kompetentu cilvēku. Infekciju var izraisīt vai nu 1. tipa HSV (HSV-1), vai 2. tipa HSV (HSV-2), un tā var izpausties kā mutes dobuma herpes (t.s. aukstumpumpas vai drudža pūslīši) vai dzimumorgānu herpes (parasti sauc par herpes).HSV visvieglāk tiek pārnests tiešā saskarē ar inficētas personas pakļautām sāpēm vai ķermeņa šķidrumu, lai gan infekcija var notikt pat tad, ja nav redzamu pazīmju. Aizsargbarjeras prezervatīvu vai zobu aizsprostu veidā var samazināt pārnešanas risku; tomēr infekcija var notikt uz ķermeņa daļām, kuras viegli nesedz prezervatīvs.
Mūsdienās dzimumorgānu herpes ir viena no visbiežāk sastopamajām seksuāli transmisīvajām slimībām, un tiek lēsts, ka katru gadu ASV ir 775 000 jaunu infekciju. No tiem 80% pilnībā nezina, ka ir inficēti.
HSV infekcija un simptomi
HSV-1 parasti iegūst bērnībā, un tas tradicionāli bija saistīts ar perorālo herpes slimību, savukārt HSV-2 ir seksuāli transmisīvs un galvenokārt ietekmē anogenitālo reģionu starp tūpli un dzimumorgāniem. Tomēr pēdējās desmitgadēs dzimumorgānu infekcijas ar HSV-1 ir kļuvušas izplatītas, iespējams, pateicoties orālo un dzimumorgānu seksa praksei. Patiesībā pētījumi tagad norāda, ka no 32% līdz 47% dzimumorgānu herpes izraisa HSV-1.
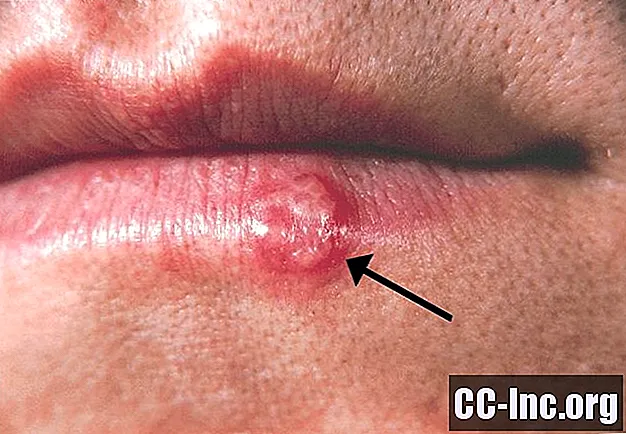
Lielākajai daļai cilvēku, kas inficēti ar HSV, vai nu nav simptomu, vai arī tie nav viegli pamanāmi. Kad parādās simptomi, tie sākotnēji parādās ar tirpšanu un / vai apsārtumu, kam seko blisteriem līdzīgi bojājumi, kas ātri saplūst atklātās, raudošās čūlās. Čūlas bieži ir diezgan sāpīgas, un tās var pavadīt drudzis un pietūkušas limfas dziedzeri.
Orālais herpes parasti izpaužas ap muti un dažreiz uz smaganu gļotādas audiem. Dzimumorgānu herpes visbiežāk novēro uz vīriešu dzimumlocekļa, augšstilba, sēžamvietas un tūpļa, savukārt bojājumi pārsvarā parādās uz sieviešu klitora, kaunuma, vulvas, sēžamvietas un tūpļa.
Gan perorālais, gan dzimumorgānu herpes cikls starp aktīvās slimības periodiem, kas var ilgt no divām dienām līdz trim nedēļām, kam seko remisijas periods. Pēc sākotnējās inficēšanās vīrusi piesaista maņu nervu šūnas, kur tās paliek uz mūžu. HSV var atkārtoti aktivizēties jebkurā laikā (un jebkura iespējamo izraisītāju skaita rezultātā), lai gan uzliesmojumu biežums un smagums laika gaitā mēdz samazināties.
Diagnoze parasti tiek veikta, veicot pacienta klīnisko pārbaudi, lai gan dzimumorgānu herpes bieži ir grūti diagnosticēt, jo simptomi var būt viegli un viegli sajaukti ar citiem apstākļiem (piemēram, uretrītu vai sēnīšu infekciju). Dažreiz, lai noteiktu galīgo diagnozi, tiek izmantoti laboratorijas testi, tostarp jaunākas paaudzes HSV antivielu testi, ar kuriem var identificēt HSV-1 vai HSV-2 ar vairāk nekā 98% specifiskumu, bet nevar atklāt jaunas infekcijas, jo antivielas pret vīrusu vēl nav izveidotas .
Saikne starp HSV un HIV
Cilvēkiem ar novājinātu imunitāti, tāpat kā cilvēkiem ar HIV, HSV uzliesmojumu biežums un simptomi dažreiz var būt smagi, izplatoties no mutes vai dzimumorgāniem līdz dziļākiem audiem plaušās vai smadzenēs. HSV ir klasificēts kā "AIDS definējošs stāvoklis" cilvēkiem ar HIV, ja tas ilgst vairāk nekā mēnesi vai ir plaušās, bronhos vai barības vadā.
Ir arī arvien vairāk pierādījumu tam, ka HIV pārnešana ir būtiski saistīta ar HSV-2. Pašreizējie pētījumi liecina, ka aktīva HSV-2 infekcija, neatkarīgi no tā, vai tā ir simptomātiska vai asimptomātiska, var palielināt HIV izdalīšanos no gļotādas audiem procesā, ko sauc par "vīrusu izdalīšanos". Šādas izdalīšanās rezultātā personām ar nenosakāmu HIV vīrusu slodzi faktiski var būt nosakāma vīrusu aktivitāte dzimumorgānu sekrēcijās.
Lai gan ir zināms, ka kombinētās pretretrovīrusu terapijas (cART) lietošana samazina simptomātiskas HSV sastopamību, tas ne vienmēr samazina HIV izdalīšanos. Rezultātā HIV pozitīviem indivīdiem ar aktīvu HSV-2 infekciju ir trīs līdz četras reizes lielāka varbūtība pārnēsāt HIV seksuālajam partnerim.
Līdzīgi HIV negatīvām personām ar aktīvu HSV-2 infekciju ir paaugstināts risks iegūt HIV. Tas notiek ne tikai tāpēc, ka atklātas čūlas nodrošina vieglāku piekļuvi HIV, bet arī tāpēc, ka HIV aktīvi saistās ar makrofāgiem, kas koncentrācijā atrodas aktīvās infekcijas vietās. To darot, HIV var efektīvi izvadīt caur maksts vai tūpļa gļotādu barjeru tieši asinīs.
Herpes ārstēšana un profilakse
Pašlaik nav iespējams izārstēt ne HSV-1, ne HSV-2.
HSV ārstēšanai var izmantot pretvīrusu zāles, kurām cilvēkiem ar HIV bieži nepieciešamas lielākas devas. Zāles var lietot ar pārtraukumiem (pēc sākotnējas infekcijas vai uzliesmojuma laikā) vai kā turpinošu nomācošu terapiju tiem, kam ir biežāki uzliesmojumi.
Trīs pretvīrusu līdzekļi, kurus galvenokārt lieto HSV ārstēšanai, ir Zovirax (aciklovirs), Valtrex (valaciklovirs) un Famvir (famciklovirs). Tos lieto iekšķīgi lietojamu tablešu formā, lai gan smagus gadījumus var ārstēt ar intravenozu acikloviru. Lielākā daļa zāļu blakusparādību tiek uzskatītas par vieglām, un visbiežāk tiek novērotas galvassāpes, caureja, slikta dūša un ķermeņa sāpes.
Nomācoša HSV terapija var samazināt HSV pārnešanas risku par aptuveni 50%, īpaši konsekventi lietojot prezervatīvu. Kaut arī nav pierādīts, ka nomācoša terapija samazina HIV risku, viens pētījums parādīja, ka perorālā aciklovira lietošana ikdienā ir saistīta ar zemāku HIV vīrusu slodzi un zemāku dzimumorgānu čūlu parādīšanos.
Lai samazinātu HIV iegūšanas vai pārnešanas risku, ja Jums ir HSV:
- Izmantojiet prezervatīvus maksts, anālā un orālā seksa laikā.
- Samaziniet seksa partneru skaitu.
- Herpes uzliesmojumu laikā atturieties no dzimuma.
- Regulāri pārbaudiet HIV un citas seksuāli transmisīvās infekcijas.