
Saturs
- Pārbaudes mērķis
- Diagnoze
- Riski un kontrindikācijas
- Pirms testa
- Pārbaudes laikā
- Pēc testa
- Rezultātu interpretēšana
Ja tiek konstatētas kādas novirzes, biopsiju vai polipu noņemšanu var veikt, lai palīdzētu diagnosticēt resnās zarnas vēzi, pirmsvēža polipus vai citas problēmas, piemēram, zarnu iekaisuma slimības.
Pārbaudes mērķis
Kolonoskopiju var veikt kā skrīninga testu (skrīninga kolonoskopija), lai meklētu jebkādus vēža vai polipu pierādījumus, vai kā diagnostikas testu (diagnostiskā kolonoskopija), ja ir aizdomas par noteiktiem jautājumiem.
Skrīnings
Kaut arī ir bijuši strīdi par dažu vēža skrīninga testu priekšrocībām, piemēram, PSA testiem attiecībā uz prostatas vēzi, ir skaidri pierādīts, ka skrīninga kolonoskopija samazina risku, ka persona nomirs no resnās zarnas vēža.
Kolonoskopija ir arī nedaudz unikāla starp vēža skrīninga testiem. Lielākā daļa skrīninga testu tiek veikti, lai mēģinātu atrast vēzi agrīnā stadijā, kaut ko sauc par "agrīnu atklāšanu". Tomēr kolonoskopijai var būt nozīme arī profilaksē. Ja pirmsvēža polips tiek atrasts un noņemts, pirms tam ir laiks attīstīties par vēža audzēju, var veikt arī kolonoskopiju. novērst resnās zarnas vēzis.
Tiem, kuriem ir vidējs resnās zarnas vēža attīstības risks, dažas medicīnas organizācijas iesaka veikt kolonoskopijas skrīningu 50 gadu vecumā un pēc tam ik pēc 10 gadiem, ja rezultāti sākotnēji ir normāli. Alternatīvi Amerikas vēža biedrība iesaka skrīningu, sākot no 45 gadu vecuma, tiem, kam ir vidējs risks. Skrīningu ieteicams veikt arī jaunākā vecumā (un biežāk) tiem, kam ir resnās zarnas vēža riska faktori, piemēram:
- Slimības ģimenes anamnēze
- Iedzimti sindromi, piemēram, Linča sindroms vai ģimenes adenomatoza polipoze
- Pirmsvēža polipu vēsture
- Zarnu iekaisuma slimības (IBS) anamnēzē, piemēram, Krona slimība vai čūlainais kolīts. Izmantojot IBS, dažreiz kolonoskopija būs jāveic tikpat regulāri kā katru gadu, lai novērtētu iekaisuma līmeni un slimības ietekmi uz resno zarnu.
Diagnoze
Diagnostikas kolonoskopiju var ieteikt tiem, kam ir resnās zarnas vēža simptomi vai pazīmes, piemēram:
- Taisnās zarnas asiņošana
- Zarnu paradumu maiņa
- Izkārnījumu krāsas vai formas maiņa
- Sajūta, piemēram, nepieciešamība izkārnīties pat pēc zarnu kustības (tenesms)
- Sāpes vēderā vai vēdera uzpūšanās
- Neparedzēts svara zudums
- Neizskaidrojama anēmija
Masas vai izmaiņas zarnās var liecināt par vēža klātbūtni, un diagnozes apstiprināšanai vai atspēkošanai parasti ir nepieciešama biopsija.
Kolonoskopija var noteikt arī:
- Resnās zarnas polipi: gan pirmsvēža, gan bezvēža veidi
- Taisnās zarnas asiņošanas avots, ja tāds ir
- Čūlas
- Fistulas: ar tādiem apstākļiem kā Krona slimība var rasties patoloģiski pārejas ceļi starp resnās zarnas un citiem ķermeņa reģioniem, piemēram, ādu ap taisnās zarnas.
Papildu testi
Ja kolonoskopijas laikā tiek konstatēts patoloģisks resnās zarnas reģions vai masa, biopsijas veikšanai var izmantot īpašu stiprinājumu kolonoskopa galā. Ja tiek atrasts polips, to var noņemt, izmantojot kolonoskopa stieples cilpas stiprinājumu (polipektomija). Paraugus nosūta uz laboratoriju tālākai pārbaudei.
Ierobežojumi
Aptuveni 10 procentiem cilvēku kolonoskopu nevar ievietot līdz resnās zarnas sākumam (labajā resnajā zarnā). Šajā apgabalā tiek atrasts ievērojams skaits resnās zarnas vēža. Lai novērtētu šo reģionu, šīm personām var būt nepieciešama atkārtota kolonoskopija vai virtuāla kolonoskopija.
Līdzīgi testi
Atšķirībā no parastās invazīvās kolonoskopijas, virtuālā kolonoskopija (saukta arī par DT kolonogrāfiju) ietver netiešu resnās zarnas novērošanu, izmantojot DT skenēšanu pēc tam, kad cilvēks izdzer kontrasta šķīdumu. Virtuālā kolonoskopija ir ieteicama ik pēc pieciem gadiem, salīdzinot ar 10 gadiem parastajai procedūrai.
Cilvēkiem, kuriem ir vidējs resnās zarnas vēža attīstības risks, procedūras piedāvā līdzīgu efektivitāti, lai gan ar virtuālo kolonoskopiju retāk tiek atklāti plakani bojājumi (sēdoši bojājumi) vai mazi (mazāk nekā 6 milimetri) polipi. Tiem, kuriem ir paaugstināts risks resnās zarnas vēzim ir tādi simptomi kā asiņošana vai zarnu iekaisuma slimība, vēlamā pieeja ir parastā kolonoskopija.
Viena no parastās kolonoskopijas nepārprotamajām priekšrocībām ir tā, ka procedūras laikā var veikt biopsiju vai polipu noņemšanu. Ja virtuālajā kolonoskopijā tiek atklāts kāds no šiem bojājumiem, tad būs jāveic parastā kolonoskopija (un resnās zarnas sagatavošanu var būt nepieciešams atkārtot, ja vien testus nevar veikt tajā pašā dienā).
Citi testi
Citi testi gadu gaitā tika novērtēti, mēģinot atklāt resnās zarnas vēzi agrīnākajos posmos, lai gan neviens nav tik efektīvs kā kolonoskopija. Gvajakas uztriepes tests (apvienojumā ar ārsta taisnās zarnas eksāmenu) vai slēpto fekālo asiņu tests (testi, kas veikti ar trim atsevišķām zarnu kustībām mājās) var atklāt asinis, un, saskaņā ar Nacionālā vēža institūta datiem, gvajakas uztriepe ir noderīgs skrīninga tests. ik pēc diviem līdz diviem gadiem.
Ir arī novērtētas bārija klizmas, taču tās izlaiž ievērojami vairāk vēža gadījumu nekā kolonoskopija.Šajā procedūrā pēc bārija ievietošanas resnajā zarnā tiek veikts rentgena pētījums.
Elastīgā sigmoidoskopija ir vēl viena skrīninga iespēja, taču tās izmantošana ir samazinājusies, pateicoties lielākai kolonoskopijas efektivitātei. Sigmoidoskopija izmanto mēģeni, lai pārbaudītu resnās zarnas vēzi vai polipus, kas ir līdzīgi kolonoskopijai, bet novērtē tikai resnās zarnas kreiso pusi. Kā tāda, sigmoidoskopija izlaiž ievērojamu skaitu resnās zarnas vēža un polipu.
Riski un kontrindikācijas
Tāpat kā jebkura medicīniska procedūra, arī kolonoskopija rada iespējamus riskus (daži saistīti ar testa sagatavošanu, citi saistīti ar pašu procedūru), kā arī iemeslus, kādēļ pārbaudi nevajadzētu veikt.
Sagatavošanas riski
Lai veiktu kolonoskopiju, no resnās zarnas jānoņem visas fekālijas. Ārsts jums ieteiks, kā rīkoties, lai to izdarītu (sīkāka informācija zemāk).
Šo pūļu rezultātā var rasties šķidruma pārslodze (lielā šķidruma daudzuma dēļ, kas uzņemts ar dažiem caurejas līdzekļiem) un elektrolītu līdzsvara traucējumi (lietojot klizmu), taču tas galvenokārt uztrauc tos, kuriem ir tādas slimības kā sastrēguma sirds mazspēja vai nieru slimības.
Procedūras riski
Kolonoskopijas procedūras iespējamie riski ietver:
- Asiņošana-Asiņošana notiek aptuveni 1 no 1000 kolonoskopijām un, visticamāk, tā notiek, kad tiek noņemts polips. Lielākoties asiņošana izzūd pati bez jebkādas ārstēšanas.
- Infekcija-Infekcijas pēc kolonoskopijas ir retāk sastopamas, bet biežāk tās notiek ar nepietiekamu resnās zarnas sagatavošanu.
- Resnās zarnas perforācija- resnās zarnas perforācija (resnās zarnas plīsums) var rasties, ja gaiss tiek ievadīts resnajā zarnā, vai arī, ja instruments perforē zarnu. 2013. Gada pētījums par vairāk nekā 80 000 kolonoskopiju, kas publicēts Pasaules žurnāls par gastroenteroloģiju atklāja, ka perforācijas ātrums bija 0,06 procenti. Riska faktori bija paaugstināts vecums, hospitalizācija (intensīvajā terapijā) procedūras laikā, anamnēzē vēdera sāpes un Krona slimība. Šajā pētījumā tiem, kuriem tika veikta biopsija vai polipu noņemšana, perforācijas risks nebija paaugstināts.
- Postpolipektomijas sindroms-Postpolipektomijas sindroms rodas aptuveni 1 no 1000 kolonoskopijām, un tas ir visizplatītākais, ja tiek noņemts polips un tiek izmantota elektrokoagulācija (piesārņošana vai dedzināšana), lai apturētu asiņošanu polipa pamatnē. Simptomi ir drudzis, sāpes vēderā un paaugstināts leikocītu skaits.
- Reakcijas risks vai alerģija pret anestēzijas līdzekli, ko lieto sedācijai
Kontrindikācijas
Kolonoskopijai nav absolūtu kontrindikāciju, taču ir īpaši gadījumi, kad iespējamais procedūras ieguvums ir jāsalīdzina ar riskiem, tostarp fulminanta kolīta gadījumi ar resnās zarnas čūlu (tas var palielināt perforācijas risku) un toksiska megakolona gadījumi. .
Kolonoskopija jāveic tikai tad, ja grūtniecības laikā tas ir absolūti nepieciešams (piemēram, ja ir aizdomas par resnās zarnas vēzi vai ja resnās zarnas operācijas vietā varētu izmantot kolonoskopiju).
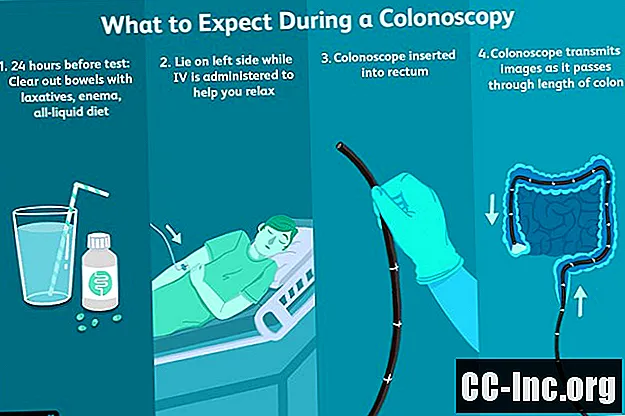
Pirms testa
Uzstādot procedūru, ārsts ar jums runās par kolonoskopijas priekšrocībām un iespējamiem riskiem, visiem simptomiem un visiem resnās zarnas vēža riska faktoriem. Ja jums agrāk ir bijusi kolonoskopija vai cita resnās zarnas vēža skrīninga procedūra, ārsts lūgs jums iegūt pierakstus, ja testi tika veikti citā klīnikā vai slimnīcā. Viņa arī runās ar jums par to, cik svarīgi ir veikt regulāru kolonoskopiju, un mēģinās mazināt visas bailes vai bažas par procedūru. Ja jums ir jautājumi, noteikti uzdodiet tos.
Laiks
Vidējais laiks, kas nepieciešams pašai kolonoskopijas procedūrai, ir aptuveni 30 minūtes, taču, plānojot šo testu, ir svarīgi ņemt vērā kopējo ainu, jo tam būs nepieciešami sagatavošanās soļi, kas, iespējams, būs jāsāk vairākas dienas pirms procedūras, kā arī atkopšanas laiks .
Ierodoties testa dienā, jums būs nepieciešams laiks, lai medmāsa ievietotu IV un runātu par procedūru un anestēziju. Pēc procedūras cilvēki var aizņemt mainīgu laiku, līdz viņi ir pilnībā modri un gatavi aiziet.
Atrašanās vieta
Kolonoskopiju var veikt ambulatorā endoskopijas centrā vai slimnīcā. Šīs vietas ir aprīkotas, lai jūs uzraudzītu, kamēr saņemat anestēziju, un ir gatavas rīkoties jebkurās ārkārtas situācijās, kas varētu rasties.
Resnās zarnas sagatavošana
Sagatavošanās kolonoskopijai, lai attīrītu zarnu no visām fekālijām, bieži tiek uzskatīta par procedūras vislielāko izaicinājumu. Kaut arī sagatavošanās var aizņemt kādu laiku un pat var justies kā pārspīlēta, ir svarīgi rūpīgi sekot katram solim. Nereti kolonoskopijas tiek pārceltas nepietiekamas resnās zarnas sagatavošanas dēļ, jo tas var ietekmēt rezultātus. Diemžēl tas nozīmē, ka sagatavošanās darbi jāveic no jauna.
Lielākoties resnās zarnas attīrīšanai izmanto caurejas līdzekļu un klizmas kombināciju. Caurejas līdzekļi darbojas, stimulējot izkārnījumu izdalīšanos no resnās zarnas (izraisot caureju), un tos var lietot tablešu vai šķidrā veidā. Dažiem no šiem preparātiem ir nepieciešams dzert līdz galonam ūdens, un tiem, kuriem anamnēzē ir sirds mazspēja vai nieru slimība, par labāko pieeju jākonsultējas ar savu ārstu. Tiem, kas ir gados vecāki vai kuriem ir tādas slimības kā nieru slimība, preparāti ar polietilēnglikolu var būt drošāki nekā tie, kas satur nātrija fosfāta šķīdumus.
Klizmas ietver šķīduma ievietošanu caur tūpli resnās zarnās, šķīduma turēšanu uz noteiktu laiku un pēc tam izkārnījumu izlaišanu.
Plānojiet ērti piekļūt vannas istabai visu dienu pirms procedūras.
Pārtika un dzērieni
Sākot trīs dienas (un līdz pat nedēļai) pirms kolonoskopijas, jums ieteicams izvairīties no noteiktiem pārtikas produktiem, ieskaitot popkornu, sēklas un riekstus, neapstrādātus augļus un dārzeņus, graudus un kartupeļu mizas. Šie pārtikas produkti var pielipt resnās zarnas krokām, gan traucējot adekvātu resnās zarnas sagatavošanu, gan procedūras laikā potenciāli iesūcoties kolonoskopā, aizsērējot instrumentu.
Dienu vai divas pirms procedūras parasti ieteicama skaidra šķidruma diēta. Dzidra šķidra diēta var ietvert ūdeni, buljonus, dzidras sulas (ābolu sulu vai dzidru vīnogu sulu), želatīnu, vienkāršu kafiju (bez krējuma) vai sporta dzērienus.
Ja jums tiks veikta kolonoskopija no rīta, ārsti parasti iesaka neko neēst un dzert pēc pusnakts. Ja jums ir jālieto medikamenti, iespējams, tos varēsiet iedzert ar malku ūdens.
Zāles
Ārsts ar jums runās par to, kādas zāles jūs varat turpināt vai jāpārtrauc pirms kolonoskopijas. Ja lietojat asins šķidrinātājus, ir ideāli tos pārtraukt pirms procedūras, taču dažreiz šo zāļu priekšrocības atsver asiņošanas risku. Šīs zāles ietver:
- Antikoagulanti, piemēram, Eliquis (apiksabāns), Xarelto (rivaraxoban), Coumadin (varfarīns), Fragmin (dalteparīns), Pradaxa (dabigatrāns) un Lovenox (enoksaparīns)
- Prettrombocītu medikamenti, piemēram, Plavix (klopidogrels), Effient (prasugrels) un Pletāls (cilostazols)
Lielākā daļa ārstu arī iesaka izvairīties no aspirīna un nesteroīdiem pretiekaisuma līdzekļiem, piemēram, Advil (ibuprofēns), līdz nedēļai vai divām pirms kolonoskopijas. Atkal runājiet ar savu ārstu, ja lietojat aspirīnu sirds slimību dēļ vai lai mazinātu sirdslēkmes risks.
Daži vitamīni un uztura bagātinātāji var arī pagarināt asiņošanas laiku. Pārliecinieties, ka ar ārstu apspriežat ne tikai recepšu medikamentus, bet arī visus citus preparātus, ko lietojat.
Ko valkāt
Pirms procedūras jūs mainīsit kleitu, taču, valkājot brīvu, ērtu apģērbu, it īpaši ap vidukli, tas var palīdzēt jums justies ērtāk pēc procedūras. Vislabāk ir atstāt rotaslietas mājās.
Izmaksas un veselības apdrošināšana
Veselības apdrošināšanas sabiedrībām jāsedz kolonoskopiju skrīnings, kas tiek pasūtīts saskaņā ar vadlīnijām. Ja ārsts iesaka veikt kolonoskopiju agrākā vecumā vai biežāk medicīniska stāvokļa dēļ, tomēr jums, iespējams, būs jāsaņem iepriekšēja atļauja.
Kolonoskopijas vidējās izmaksas ir nedaudz lielākas par 3000 USD un var sasniegt pat 5000 USD.
Neapdrošinātajiem vai nepietiekami apdrošinātajiem ir vairākas kolonoskopijas iespējas, tostarp valsts programmas, vietējās programmas un bezpeļņas organizāciju piedāvātā palīdzība, piemēram, Colon Cancer Alliance piedāvātā finansiālā palīdzība Blue Hope. Organizācija ColonoscopyAssist ir resnās zarnas vēža skrīninga programma, ar kuras palīdzību cilvēki var atrast lētu kolonoskopiju par 1075 USD.
Ko atnest
Pārbaudes dienā jāņem līdzi visas veidlapas, kuras jums ir jāaizpilda, un apdrošināšanas karte. Ir arī noderīgi paņemt žurnālu vai grāmatu, ja jūs galu galā gaidīsit pirms procedūras. Jums tiks lūgts paņemt šoferi (vai noorganizēt transportu), jo anestēzijas efektu dēļ pēc testa nevarēsit braukt.
Pārbaudes laikā
Kad jūs atgriezīsit endoskopijas komplektā, jūs apmeklēs medmāsa un ārsts, kurš veic procedūru, kas būs gastroenterologs vai kolorektālais ķirurgs.
Iepriekšēja pārbaude
Jūsu medmāsa izskatīs jūsu informāciju, apstiprinās, ka stundas pirms procedūras jūs neko neesat ēdis, un runās par iespējamām bažām. Pēc tam, kad esat noņēmis visu apģērbu un pārģērbies kleitā, viņa jūsu rokā ievietos intravenozo līniju, caur kuru tiks ievadīti medikamenti, lai nomierinātu jūs procedūras laikā. Viņa arī uzliks elektrokardiogrāfa (EKG) ierakstīšanas plāksterus uz krūtīm, lai uzraudzītu sirdsdarbību, un uz pirksta novietos pulsa oksimetru, lai uzraudzītu skābekļa līmeni asinīs.
Visa testa laikā
Kad sāksies pārbaude, medmāsa palīdzēs jums gulēt uz sāniem uz galda un pārliecināties, ka jums ir ērti. Pēc tam tiks lietoti nomierinoši medikamenti, kas palīdzēs jums atpūsties. Šī uzraudzītā anestēzijas aprūpe, kas tiek dēvēta arī par "krēslas miegu", atšķiras no vispārējās anestēzijas. Lai gan daudzi cilvēki guļ procedūras laikā, dažreiz jūs varat pamodināt. Tas nozīmē, ka jūs būsiet ļoti atvieglinātas.
Kad esat pietiekami nomierināts, ārsts ievietos kolonoskopu jūsu taisnās zarnās un sāks vītni uz augšu caur resnās zarnas. Lai iegūtu skaidrāku skatu, caur kolonoskopu var sūknēt arī nedaudz gaisa, lai atvērtu zarnu eju.
Ja tiek konstatēti patoloģiski reģioni, ar īpašu kolonoskopa instrumentu tiks veikta biopsija. Tāpat, ja tiek atrasts polips vai polipi, tos var noņemt, izmantojot īpašu stieples cilpu. Kad procedūra ir pabeigta, ārsts noņem kolonoskopu.
Pēcpārbaude
Kad procedūra ir pabeigta, jūs novēros endoskopijas komplektā vai atveseļošanās telpā. Jūs varat pamosties neilgi pēc procedūras vai kādu laiku būt miegains. Sakarā ar zālēm, ko lieto krēslas miegam, lielākā daļa cilvēku testu neatceras.
Kad būsiet modrs, jūsu IV tiks noņemts, un jūsu medmāsa runās ar jums un pavadoni, kurš jūs vadīja (ja jūs to atvedāt). Daudzos gadījumos cilvēkiem pēc pamošanās un pirms došanās mājās tiek piedāvāts ēdiens (piemēram, krekeri un sula).
Pēc tam visi savāktie paraugi tiks nosūtīti patologam novērtēšanai.
Pēc testa
Pirmās 24 stundas jūs varat justies miegains, un šajā laikā nevajadzētu vadīt transportlīdzekļus un apkalpot mehānismus. Tā kā anestēzija īslaicīgi ietekmē atmiņu, cilvēkiem šajā laikā ieteicams arī izvairīties no kritisku lēmumu pieņemšanas.
Vairākas dienas pēc testa jums vajadzētu izvairīties no smagas aktivitātes vai smagas pacelšanas, taču varēsiet atsākt lielāko daļu ikdienas darbību, paturot prātā iepriekš minētos apsvērumus. Jūs varēsiet atsākt parasto diētu.
Blakusparādību pārvaldība
Tā kā jums var būt vēdera krampji, jūs vēlaties atrasties netālu no vannas istabas. Bieži vien krampjveida krampji uzlabojas, kad iet garām gāzei. Jūs varat arī atzīmēt dažas vieglas sāpes vietā, kur tika ievietots jūsu IV; siltu iepakojumu ievietošana šajā zonā var palīdzēt mazināt diskomfortu.
Kad jāzvana savam ārstam
Jums nekavējoties jāzvana savam ārstam, ja Jums rodas vidēji smaga vai smaga taisnās zarnas asiņošana (neliela smērēšanās ir normāla parādība, īpaši, ja tika noņemts polips), jūtaties vāji vai reiboni, jūtat elpas trūkumu vai attīstās sāpes krūtīs vai sirdsklauves. Jums arī jāsazinās ar savu ārstu, ja rodas kāju pietūkums, slikta dūša, vemšana, sāpes vēderā vai krampji, kas nav viegli, vai krampji, drudzis vai drebuļi, vai arī vienkārši jūtat, ka kaut kas nav kārtībā.
Jo īpaši sāpes vēderā (bieži stipras), drudzis un drebuļi un / vai slikta dūša un vemšana var būt perforācijas simptomi. Kaut arī perforācijas var novērot tūlīt pēc procedūras vai tās laikā, tās var atklāt tikai nedēļu vēlāk. Ārstēšana var vienkārši ietvert zarnu atpūtu, bet var ietvert endoskopisku labošanu (labošanu ar kolonoskopijas palīdzību) vai operāciju (īpaši ar lielākām perforācijām).
Pēcpolipektomijas sindroma simptomi ir drudzis, sāpes vēderā un paaugstināts leikocītu skaits, un tos var viegli sajaukt ar perforāciju. Ārstēšana ietver intravenozus šķidrumus un antibiotikas, lai gan retos gadījumos (kad apdegums izplešas visā resnās zarnas biezumā), audu sadalīšanās dēļ var rasties aizkavēta perforācija.
Ņemot vērā riskus, ir svarīgi neignorēt šos simptomus.
Rezultātu interpretēšana
Daži ārsti runās par jūsu rezultātiem pēc jūsu procedūras, bet citi nosūtīs ziņojuma kopiju jūsu primārās aprūpes ārstam, kurš pēc tam dalīsies ar jums. Pat ja ārsts, kurš veic testu, runā par jūsu rezultātiem, jums jākonsultējas ar savu primārās aprūpes ārstu, lai apstiprinātu savu sapratni, jo daudzi cilvēki seko procedūrai.
Ja dažu dienu laikā rezultāti nav sasniegti, noteikti sazinieties ar ārstu. Nedomājiet, ka jūsu rezultāti ir normāli, ja neko nedzirdat.
Ārsts jums paziņos, vai jūsu tests bija pozitīvs vai negatīvs, un, ja pozitīvs, kādi atradumi bija, piemēram, čūlu (atvērtu čūlu) klātbūtne, iekaisuma vietas, fistulas, polipi vai vēzis.
Ja tiek atrasts un noņemts polips vai tiek veikta biopsija citā zonā, patologam tiks lūgts apskatīt anomāliju, lai noteiktu, vai tas ir vēzis, vai polipa gadījumā - kāda veida polips tika atrasts un vai tas bija pirmsvēža vai nē. Šie rezultāti var nebūt pieejami vairākas dienas.
Pēcpārbaude
Ja jūsu kolonoskopija ir pilnīgi normāla un jums ir vidējs resnās zarnas vēža attīstības risks, pēc 10 gadiem parasti tiks ieteikts veikt papildu pārbaudi. Ja jums ir bijuši polipi, iespējams, ka jums būs jāapmeklē pēc pieciem gadiem. Turpmāka novērošana ir ieteicama viena gada laikā, tomēr, ja eksāmens bija nepilnīgs resnās zarnas atlikušā izkārnījuma klātbūtnes dēļ. Tiem, kuriem ir citi resnās zarnas vēža vai resnās zarnas stāvokļa riska faktori, var ieteikt vēl agrāku pārbaudi.
Ja jūsu tests ir nenormāls, turpmākie pasākumi būs atkarīgi no testa rezultātiem. Ja tiek atrasts un izņemts pirmsvēža polips, atkārtotu testu bieži iesaka veikt pēc pieciem gadiem, bet tas jāatkārto agrāk, ja polipa diametrs pārsniedz vienu centimetru (apmēram pus collu); ja tika atrasti vairāk nekā divi polipi; vai ja polipi tika uzskatīti par paaugstinātu risku (ne visi pirmsvēža polipi ir vienādi).
Ja tiek atrasti kādi resnās zarnas vēža pierādījumi, tiks veikti testi resnās zarnas vēža papildu diagnosticēšanai un stadijai, lai noteiktu atbilstošu ārstēšanu.
Kolonoskopijas laikā var atrast arī citus veselības stāvokļus, un turpmākā uzraudzība un turpmākā pārbaude būs atkarīga no konkrētā stāvokļa.
Vārds no Verywell
Tiesa, ka kolonoskopija nav tā, ko kāds uzskatītu par "jautru". Tas tomēr ir neticami noderīgs diagnostikas tests. Bez tā vairāk cilvēku attīstītos un / vai nomirtu no resnās zarnas vēža. Turklāt cilvēki ar citām gremošanas slimībām nekad nevar saņemt precīzu diagnozi vai efektīvu ārstēšanu. Kolonoskopija noteikti ir pārbaude, kuru vērts veikt, ja to iesaka. Lielākā daļa cilvēku ir pārsteigti par to, cik viegli tas ir, un, ja to izmanto resnās zarnas vēža skrīningam, iespējams, tas nav jāatkārto 10 gadus.